- Einleitung
„Urodynamikstandard für Medizinisches Fachpersonal“
Urodynamik ist ein sehr komplexes Thema, über das es viele wissenschaftliche Veröffentlichungen im Fachärztlichen Bereich gibt. Bisher ist mir keine Literatur für Medizinisches Fachpersonal bekannt, die die Durchführung dieser Untersuchung erklärt. Die Anwender, meist Krankenschwestern/-pfleger oder Arzthelferin/ MFA stehen hier meist mit einer sehr dürftigen Einführung durch den Gerätehersteller oder die Arbeitskollegen da. Urodynamik ist eine sehr zeitintensive Untersuchung, dadurch bedingt wird sie meist nur durch das medizinische Fachpersonal ohne direkte Anwesenheit des Facharzt durchgeführt. Dies kann durch Unwissenheit und fehlende Fachkenntnis zu Fehlmessungen sowie daraus resultierend möglichen Fehlinterpretationen von Untersuchungen führen. Durch Hospitationen und Gespräche mit Kolleginnen und Kollegen, die eine Urodynamik durchführen und meine Workshops, ist mir eine sehr hohe Diskrepanz im Untersuchungsverlauf aufgefallen. In der deutschsprachigen Literatur gibt es zur Zeit ein komplexes Standardwerk das sich ausführlich mit der Thematik „Urodynamik“[1] auseinandersetzt. In den AWMF[2] Leitlinien findet man eine Leitlinie: Indikation zur urodynamischen Diagnostik beim Erwachsenen[3], die sich aber nicht auf die Durchführung bezieht. Eine einheitliche standardisierte Auswertung und Diagnostik sollte damit möglich sein, doch durch die oftmals falsche Durchführung, werden Patienten vielfach vermeidbaren Doppeluntersuchungen ausgesetzt.
[1] Hans Palmtag, Urodynamik 2.Auflage Springerverlag 2007 et al
[2] Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V., http://www.awmf-online.de/
[3] http://www.uni-duesseldorf.de/WWW/AWMF/ll/043-041.htm, Erstellungsdatum 2004, abgerufen am 3.10.08
2. Geschichtlicher Rückblick der Urodynamik
Erste Erkenntnisse über die Funktionsstörung des unteren Harntraktes lassen sich 1500 vor Christus datieren. Aus dieser Zeit wurde in Ägypten, ein nach seinem Finder Edwin Smith (Abb.2) benannter Papyrus gefunden. Der „Edwin-Smith-Papyrus“[1], auch „Wunden-Buch“ (Abb.1) genannt, ist ein altägyptischer medizinischer Text, der zu den ältesten Schriftdokumenten über medizinischen Heilverfahren gehört. Er zeugt von einem bereits sehr hoch entwickelten Stand der Medizin im alten Ägypten; vor allem auf dem Gebiet der Chirurgie. Hier wird erstmals eine Paralyse der Harnblase nach Spinaltrauma beschrieben.[2]
 Abb.1 Abb.1 |

Abb.2 Edwin Smith |
Im Jahre 150 n. Chr. schrieb Claudius Galen (129 -216) (Abb.3) ausführlich über Verletzungen des Rückenmarks, die zum Verlust der Harnblasenfunktion führten. Viele von Galens Ansichten über die menschliche Anatomie waren jedoch falsch, da er die Sektionen an Schweinen, Affen und Hunden durchführte und die so gewonnenen Erkenntnisse auf den Menschen übertrug. Darunter befand sich auch die These, dass die Miktion grundsätzlich über die Bauchmuskulatur ausgelöst wird. Diese falsche These hatte fast 1500 Jahre Bestand.
[1] über den „Papyrus Edwin Smith“, das Älteste Chirurgiebuch der Welt, ZeitschriftLangenbeck's Archives of Surgery VerlagSpringer Berlin / Heidelberg ISSN1435-2443 (Print) 1435-2451 (Online) HeftVolume 231, Numbers 10-12 / Juli 1931, SpringerLink DateFreitag, 28. Dezember 2007, http://www.springerlink.com/content/n60147m7157343v3/ abgerufen 3.10.08
[2]Arbeitskreis Geschichte der Urologie (2007) Springer Verlag: Urologie in Deutschland, S.202

abb.3 Galenos von Pergamon |
Galenos von Pergamon (dt. Galēn, lat. Claudius Galenus; * um 129 n. Chr. in Pergamon; † um 216 n. Chr. in Rom) war griechischer Arzt und Anatom. |
Im Übergang vom 15. zum 16. Jahrhundert betrieb Leonardo Da Vinci (1452-1519) (Abb.4) ausgiebige anatomische Studien (Abb.6), die er bis ins Detail skizzierte
(Abb. 5). In einer dieser Skizzen beschrieb er detailliert die Harnspeicherung und deren Entleerung. Man kann sagen, dass er mit dieser Arbeit als Urvater urodynamischer Beobachtung in die Geschichte der Urologie einging.[1]
 Abb.4 Abb.4
Leonardo Da Vinci |

Abb.5 |
 Abb.6 Abb.6 |
Erst im 18 Jahrhundert kam es durch die naturwissenschaftlich orientierte Forschung zu bahnbrechenden Entdeckungen. Rudolf P. H. Heidenhain (1834-1897) (Abb.7) war der erste, der im Tierversuch den intravesikalen Druck beurteilbar machte und dies dokumentierte.
[1]Arbeitskreis Geschichte der Urologie (2007) Springer Verlag: Urologie in Deutschland, S.202

Abb.7 Rudolf P. H. Heidenhain |
1864 entdeckte Julius Budje (1811-1888) in Greifswald erstmals die Existenz autonomer Kontraktionen der Harnblase im Tierversuch.
1872 publizierte Christian F. Schatz (1841 -1920) erstmals Ergebnisse zur Harnblasendruckmessung beim Menschen. Ursprünglich wollte er mit einem Wassermanometer den intraabdominellen Druck messen, konnte nach Kathetereinlage aber auch Kontraktionen nachweisen, die vom Probanden selbst wahrgenommen wurden.
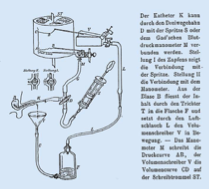
In einer Publikation von 1881 beschrieben die Physiologen Angelo Mosso (1846-1910)[1] und Pellacani erstmals ein Zystometer, mit dessen Hilfe es möglich war, Druckschwankungen in der Blase auf einem Rauchglaszylinderplethysmographen aufzuzeichnen. Dies war ein wichtiger technischer Durchbruch für die Urodynamik. Durch den Schweizer Mediziner Paul CH. Dubois (1848-1918), wurde die Messung des intraabdominalen Druckes mittels Rektalsonde in die Urodynamik eingeführt. Eugen Rehfisch (1892 -1937) publizierte die erste vollständig dokumentierte urodynamische Untersuchung „Über den Mechanismus des Harnblasenverschlusses und der Harnblasenentleerung“ (1897)(Abb. 8). Seine Messung beinhaltete schon die simultane Aufzeichnung des Blasendruckes und des Urinflusses. Durch diese Publikation ging Rehfisch als der eigentliche Pionier der modernen Urodynamik in die Geschichte ein.
[1]Angelo Mosso (*30. Mai 1846 in Turin;†24.November 1910), Wikipedia, http://de.wikipedia.org/wiki/Angelo_Mosso, 17. September 2008, abgerufen am 21.09.08
Bedingt durch die Wirbelsäulenverletzungen im 1.Weltkrieg, gab es eine hohe Mortalitätsrate durch Harnwegsinfekte. Daraufhin entwickelte sich die Neurourologie, diese konzipierte neuartige Konzepte. In der Folgezeit kamen das Harnröhrendruckprofil, 1933 durch D. Denny- Browne und E.G. Robertson[1] hinzu. Sowie die simultane Uroflowmetrie bei der Entleerungsphase, eingeführt 1948 durch den Amerikaner W. M. Drake[2]. Erst Mitte des 20. Jahrhunderts gab es einen weiteren Sprung in der Entwicklung urodynamischer Prinzipien, als der Amerikaner F. Hinman[3] erstmals mit Hilfe eines Röntgen-Kassetten-Wechslers die radiologische Darstellung der Harnwege unter Messbedingungen einführte.
Im Jahr 1961 publizierte der schwedische Arzt G. Enhörning erstmals, im Rahmen von Untersuchungen zur Belastungsinkontinenz bei Frauen, die simultane Aufzeichnung der Druckkurven in Harnblase, Harnröhre und Rektum während der Füllungs- und Entleerungsphase. Durch die enge Zusammenarbeit der Mediziner Hinman und Enhörning ergaben sich die urodynamischen Prinzipien so, wie sie heute noch angewendet werden.[4]
Im Jahr 1974 wurde das Beckenboden -EMG durch W. E. Bradley in die Urodynamik integriert.
[1]D. Denny-Brown, and E. Robertson:
Graeme, The state of the bladder and its sphincters in complete transverse lesions of the spinal cord and cauda equina.
Brain, Oxford, 1933, 56: 397-463, http://www.whonamedit.com/doctor.cfm/1131.html, abgerufen am 21.09.08
[2]Arbeitskreis Geschichte der Urologie (2007) Springer Verlag: Urologie in Deutschland, S.203
[3]Arbeitskreis Geschichte der Urologie (2007) Springer Verlag: Urologie in Deutschland, S.203
[4]Arbeitskreis Geschichte der Urologie (2007) Springer Verlag: Urologie in Deutschland, S.204
3. Entwicklung des Zubehörs für die Urodynamik
Mehrlumige Katheter (Abb. 9), wie sie heute verwendet werden, sind seit 1960 im Einsatz und ermöglichen, gleichzeitig mehrere Messparameter zu registrieren.
 |
 |
 |
 |
 |
Abb. 9 |
Zwischen 1940 und 1980 wurde als Medium für die Zystomanometrie vorwiegend Luft verwendet. In seltenen Fällen kam es dabei zu Luftembolien, aufgrund dessen wurde auf CO2 umgestellt. Erst später ging man zur physiologischen Kochsalzlösung über, wodurch auch die Möglichkeit bestand, Röntgenkontrastmittel gezielt zum Einsatz zu bringen.
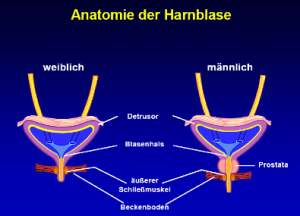
4. Anatomie und Physiologie des Unteren Harntraktes
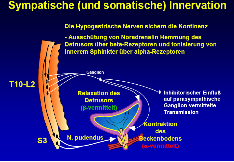
4. 1 Nervale Versorgung des Urogenitalsystems
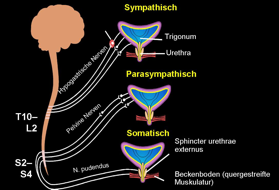
Die neurogene Steuerung des Urogenitalsystems erfolgt über parasympathische, sympathische und motorische (somatisch) Innervation:
Deutlich wird, dass eine Verletzung oder angeborene Fehlbildung des Rückenmarks zu den unterschiedlichsten Störungen führen kann.
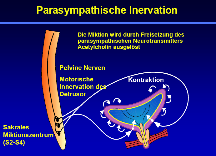
Der parasympathische Nervus pelvicus (S2-S4) stellt die motorische Innervation des Detrusors. Die Miktion wird durch Freisetzung des parasympathischen Neurotransmitters Acetylcholin ausgelöst.
Der sympathische N. hypogastricus (Th12-L2) sichert die Kontinenz: bei Ausschüttung des sympathischen Neurotransmitters Noradrenalin erfolgt die Hemmung des Detrusors über β-Rezeptoren und Tonisierung des Sphincter internus über α-Rezeptoren.
Hier setzt die Pharmkologie an, um die verschiedenen neurogenen oder funktionellen Blasenentleerungsstörungen zu behandeln.
6. Durchführung der Urodynamik in Anlehnung an den Standard der Deutschen Gesellschaft für Urologie
Für die Indikation zur Urodynamik erstellt der Arzt eine ausführliche Anamnese des Patienten. Auch die Ergebnisse der Basisdiagnostik fließen in die Indikationsstellung mit ein. Die Anamnese sollte ganzheitlich erfolgen und nicht nur auf den Urogenitaltrakt beschränkt sein. Bei Kindern ist es besonders wichtig eine körperliche Untersuchung durchzuführen, um evtl. versteckte Schädigungen des Spinalkanals im Vorfeld auszuschließen.
6.1 Vorbereitung
Der Patient sollte 24 Stunden vor dem Eingriff über die Durchführung der Untersuchung aufgeklärt werden. Den Untersuchungsraum vorher anschauen zu lassen hat sich als vertrauensbildend herausgestellt. Es ist wichtig, darauf zu achten, dass die Intimsphäre des Patienten in allen Phasen der Untersuchung gewahrt bleibt. Einfacher für den Patienten, sich mit der Situation zurechtzufinden und zu entspannen ist es, wenn sich möglichst wenige Leute im Raum befinden. Die Messung wird dadurch am Ende besser beurteilbar.
Es hat sich aus eigener Erfahrung gezeigt, dass Audiovisuelle Medien die Patienten in dieser Situation positiv unterstützen. Besonders bewährt bei Kindern hat es sich, dass diese ihre Lieblings-DVD mitbringen und ansehen können.
Die Untersuchung wird mit einer Dauer von ca. 45-60 Min. pro Messung bei Erwachsenen angesetzt. Kinder brauchen meist mehr Zuspruch und entsprechend mehr Zeit. Hier sollte auch immer nur ein Elternteil bei der Untersuchung im Raum mit anwesend sein. Der Zuspruch erleichtert die Untersuchung, wirkt beruhigend auf das Kind und bezieht den Elternteil mit ein.
Bei Frauen im gebärfähigen Alter ist im Vorfeld eine Schwangerschaft auszuschließen. Generell wird vor der Urodynamik ein Urinstatus erhoben. Da bei einem akuten Harnwegsinfekt die Untersuchung nicht durchgeführt werden darf. Durch den Infekt kann es nicht nur zu falschen Untersuchungsergebnissen kommen, sondern auch zu einer Verschlimmerung mit Aufsteigen des Infektes in den oberen Harntrakt. Für die Untersuchung braucht der Patient nicht nüchtern zu sein. Die Erfahrung hat gezeigt, dass gerade junge Menschen unter den Messbedingungen Kreislaufprobleme bekommen können.
Für die Messung werden 1000ml körperwarme 0,9% NaCl-Lösung vorbereitet.
6.2 Durchführung der Untersuchung
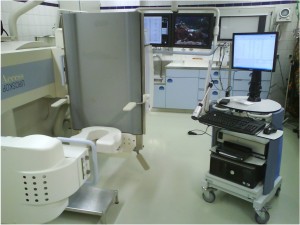
Abb. 18 |
Abb.19 |
Die wesentliche Durchführung einer Urodynamik ist komplett unabhängig von den technischen Voraussetzungen und dem zu verwendeten Katheter-Material. Unterscheidungen gibt es nur bei den verschiedenen Formen der durchgeführten Urodynamik:
- Zystomanometrie
- Zystouroflowmetrie (Druck-Fluss-Messung)
- Videourodynamik
- Verschlußzystometrie
- Flow-EMG
- Uroflowmetrie
Nachdem der Patient auf dem speziellen Untersuchungsstuhl/-liege Platz genommen hat, wird er darüber informiert, dass alle kommenden Schritte und Handgriffe, die an ihm geschehen, immer vorher noch einmal genau erklärt werden. Zunächst wird eine Desinfektion des äußeren Genitales vorgenommen, z. B. mit Octenisept ®, einem
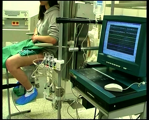 Abb.20 Abb.20 |
 Abb.21 Abb.21 |
Schleimhautdesinfektionsmittel, das farblos ist und kein Jod enthält, was sonst zu allergischen Reaktionen führen kann. Als Gleitmittel für die Katheter sollte ENDOSGEL® verwendet werden, hier ist kein lokales Betäubungsmittel enthalten, welches die sensible Harnröhren-/Blasenschleimhaut beeinflusst, und zu Fehlmessungen führen könnte. Die Unterlage ist ein steriles Katheterset. Achtung: Darauf achten, ob eine Latexallergie vorliegt und evtl. latexfreie Handschuhe verwenden! Die Blase wird nun, unabhängig von Geschlecht, mit einem Einmalkatheter entleert. Ausnahme hierbei sind Kinder, denn bei ihnen kann über den Messkatheter der Restharn mit Hilfe einer Spritze abgezogen werden. Der Messkatheter wird über die Harnröhre in die Blase eingeführt und am Körper mit Pflaster fixiert. Es gibt viele verschiedene Arten von Messkathetern bis hin zu digitalen Microtip-Kathetern. Folgende Kriterien sind wichtig für die Auswahl des Katheters:
- Geschlecht des Patienten
- Alter des Patienten
- Messgenauigkeit
- Nicht zu starres Material (Verletzungsgefahr)
Um sich alle Optionen für eine ideale Messung offen zu halten, wird ein Katheter mit drei Lumen und sog. Abstandsringen verwendet, um am Ende der Messung die Möglichkeit zu haben, noch Urethra - Druckprofile durchführen zu können.
Ein zweiter Katheter wird in den Enddarm eingelegt um den Abdominaldruck zu erfassen. Auch hier ist die Auswahl nach verschiedenen Kriterien wichtig:
- Ein offenes System um optimale Druckwerte zu erhalten
- Latexfrei wegen möglicher Allergien (Kinder mit Spina bifida haben sehr häufig eine Latexallergie!)
- Nach Möglichkeit extra zu blocken, um ein Verrutschen oder Herauspressen aus dem Rektum zu verhindern, oder sehr dünn und gut mit Pflaster fixieren
- Bei Kindern dünnere Rektalkatheter verwenden
Mit dem Rektalkatheter kann man feststellen, ob sich die Blase spontan oder unter Einsatz der Bauchpresse entleert. Beim Einlegen ist es wichtig, darauf zu achten, ob der Ano-Rektal-Reflex vorhanden ist (spontaner Verschluss des Sphinkters beim Einführen des Katheters).
Auf der Haut im Dammbereich werden 2 Klebeelektroden angebracht,eine Neutralelektrode auf muskelarmes Gebiet an der Oberschenkelinnenseite, mit denen die Beckenboden- und Schließmuskelaktivität gemessen werden. Diese werden nach Möglichkeit noch einmal extra mit Klebestreifen fixiert, da sie sich gerne während der Untersuchung durch Schweiß oder Urin lösen, und dann falsche Ergebnisse liefern. Sehr selten ist es in einigen Bereichen der Neurourologie nötig, sog. Nadelelektroden zu verwenden, die mit einer sehr kleinen und dünnen Nadeln direkt in den Muskel eingebracht werden.
Alle Katheter und Elektroden werden an das Urodynamik- Gerät angeschlossen und kalibriert, d. h. die Druckelemente werden standardisiert auf die Höhe des oberen Beckenkamms ausgerichtet, hier zur Atmosphäre (Raumluft) hin geöffnet und zum Patienten hin geschlossen. Über das Urodynamikgerät wird nun ein sogenannter Nullabgleich von dem Druck in der Blase (Pves) und dem Druck im Abdomen (Pabd) durchgeführt. Bei der Verwendung von Microtip-Kathetern, muss der Nullabgleich unter sterilen Bedingungen vor der Einlage des Katheters in Höhe des oberen Beckenkamms erfolgen. Es führt zu Fehlmessungen, wenn der Nullabgleich mit dem liegenden Katheter durchgeführt wird.
Die Blase wird nun über den Katheter mit einer körperwarmen NaCl-Lösung mit physiologischer Geschwindigkeit gefüllt. Bei einer Videourodynamik erfolgt die Füllung über ein Gemisch aus NaCl und Kontrastmittel. Eine Formel hilft als grobe Orientierung zur Errechnung der Füllgeschwindigkeit:
Kilogramm dividiert durch 4 ergibt die Füllungsrate in ml/min.
100KG : 4 = 25 ml / min
Für einen Erwachsenen also ca. 20-25ml/min.
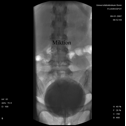 Abb.22 Abb.22 |
6.3 Die drei Phasen der Urodynamik
Die drei Phasen der Urodynamik sind:
Füllphase, Speicherphase, Entleerungsphase
Der Patient muss während der Füllphase, die ca.20-30 Min. beträgt, jeden Harndrang ansagen.
- Das erste Wahrnehmen von Harndrang, welches aber durch Ablenkung wieder vergeht
- Der erste stärkere Drang, der auch durch Ablenkung nicht vergeht
- Normaler Harndrang, der einen überlegen lässt, wo sich die nächste Toilette befindet
- Sehr starker, nicht auszuhaltender Harndrang, bei dem man, z. B. im Theater, 20 Min. vor der Pause aufstehen würde, um auf die Toilette zu gehen, dies entspricht der Maximalen Blasenkapazität
Während der Füllphase ist es wichtig, den Patienten regelmäßig zum Husten aufzufordern, um evtl. Urinverlust zu registrieren. Die abgehende Menge kann allerdings manchmal so gering sein, dass es nötig ist, beim Husten des Patienten hier einmal hinzuschauen.
Wenn die Notwendigkeit besteht, werden in den verschiedenen Füll- Speicher- und Entleerungsphasen Durchleuchtungsbilder gemacht (Videourodynamik).
Ist die maximale Füllung erreicht, wird der Patient aufgefordert, auf dem Untersuchungsstuhl (evtl. unter Röntgenkontrolle) Wasser zu lassen, bis er das Gefühl hat, dass die Blase komplett entleert ist (Zystouroflowmetrie).
Liegt der Patient und kann somit kein Uroflow gemessen werden, handelt es sich um eine Zystmanometrie. Diese zeigt, wann die maximale Blasenkapazität erreicht wurde.
- Unwillkürliche Detrusor Kontraktion
- Blasenkapazität
- Urodynamisch verifizierter Urinverlust bei Stress oder durch Hyperaktivität
Nach der Miktion erfolgt eine Restharnkontrolle über einen Einmalkatheterismus. Je nach Restfüllmenge reicht oft auch eine Ultraschallkontrolle. Im Röntgenbild kann der Restharn auch kontrolliert werden.
 Abb.23 Abb.23 |
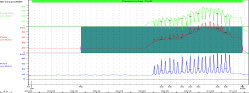 Abb.24 Abb.24 |
Eventuell ergibt sich durch das Untersuchungsergebnis noch die Notwendigkeit, ein „Ruhe- und Stress-Profil“ der Harnröhre durchzuführen.(Abb.23/24) Hierfür wird die leere Blase nochmals mit ca. 200ml Flüssigkeit gefüllt, der Katheter dann in eine spezielle Rückzugsvorrichtung eingeklemmt, um dann kontrolliert langsam (1mm/sec) aus der Harnröhre gezogen zu werden. Dies geschieht einmal im Ruhezustand und einmal unter simuliertem Stress. Dieser wird durch „stakkatoartigem“ Husten auf Kommando erzeugt. Wichtig ist, den Patienten zu informieren, dass die Rückzugsvorrichtung nicht mit ihm in Berührung kommt, da es gerade für weibliche Patienten erst einmal erschreckend ist, was für ein Instrument vor ihnen platziert wird. Die Rückzugseinrichtung wird vor jedem Patientengebrauch desinfiziert. Die Untersuchung ist nach Abschluss der Messungen, Prüfung auf deren Verwertbarkeit, Dokumentation der Ergebnisse sowie Entfernung aller Katheter und Elektroden beendet.
Die urodynamische Messung (nicht die Videourodynamik!) ist, nach entsprechender Schulung, ohne permanente Anwesenheit eines Arztes durchführbar. Vor dem endgültigen Entfernen der Katheter, sollte der zuständige Arzt die Messung auf Verwertbarkeit prüfen.
Der Patient sollte darüber informiert werden, dass er sofort nach der urodynamischen Untersuchung reichlich (>1l) trinken soll, um einer nach der Manipulation mit dem Katheter möglichen Infektion vorzubeugen. Ob eine antibiotische Prophylaxe sinnvoll ist wird vom Arzt im Einzelfall geprüft. Der Patient wird informiert, dass ein leichtes Brennen beim Wasserlassen nach der Untersuchung völlig normal ist und rasch wieder vergeht. Falls Beschwerden, wie anhaltende Störungen beim Wasserlassen, Blutungen aus der Harnröhre, starke Schmerzen oder Fieber auftreten, muss der Patient allerdings umgehend seinen Urologen wieder konsultieren!
6.4 Besonderheiten bei urodynamischen Messungen
Kinder sollten in der Regel zur Untersuchung stationär aufgenommen werden. Einen Tag nach der Aufnahme wird eine Blasenspiegelung in Narkose durchgeführt. Dabei wird zeitgleich ein 2-lumiger suprapubischer Messkatheter eingelegt wird, über den am Folgetag die urodynamische Messung schmerzfrei und für das Kind wenig belastend durchgeführt wird. Bei Patienten mit permanenten suprapubischen Fistelkathetern (Bauchdeckenkatheter), kann die Messung evtl. auch über diesen durchgeführt werden. Hierfür muss ein Dreiwegehahn zwischengeschaltet sein, da Füllung und Messung über einem Kanal gleichzeitig erfolgen. Die dadurch entstehenden Artefakte werden durch zwischenzeitliches kurzes Pausieren der Füllung ausgeglichen.
Bei Patienten nach Rektumamputation und Colostoma, wird der Patient im Vorfeld darüber aufgeklärt, dass er zur Messung nüchtern erscheint. Je nach Art der Stomaanlage, sollte evtl. am Abend vorher eine Darmspülung durchgeführt werden. Die Einlage des Rektal- Katheters muss sehr sorgsam durchgeführt werden, evtl. reicht auch ein dünner Absaugschlauch oder eine Ernährungssonde aus, die nur wenige Zentimeter eingelegt wird.
Kommt es bei „normalen“ Patienten zu Kreislaufproblemen, werden die Vitalzeichen kontrolliert und entsprechende Erstmaßnahmen eingeleitet. Je nach Zustand des Patienten kann anschließend weiter gemessen werden. Bei Patienten mit einer neurologischen Blasenentleerungsstörung (Querschnittslähmung u.a.) sind die Kreislaufparameter oftmals die einzige Form der „Wahrnehmung“ eines Blasengefühls. Eine kontinuierliche Kontrolle der Vitalzeichen ist bei diesen Patienten unerläßlich.
Männliche Patienten mit Querschnitt, hier wird die Untersuchung meist liegend durchgeführt, es fehlt dann der Uroflow bzw. der Leack Point Pressure muss unter Sichtkontrolle erfolgen. Hier kann man ein Urinalkondom zur Hilfe nehmen. An der Spitze, in höhe der Glanz, wird dieses eingeschnitten und der liegende Messkathteter wird durch das Kondom nach außen verlegt. Das Urinalkondom lässt sich dann problemlos über den Penis abrollen, die Leckage mit einem Pflasterstreifen verschlissen. An dem Kondom wird ein Sekretbeutel angeschlossen, dessen auffangbeutel mit der Schere abschneiden und das Schlauchende in den Messbecher des Uroflows leiten. Somit sieht man sofort wenn ein Urinverlust auftritt und hat die genauen Werte.
7. Standardisierte Schritt für Schritt Durchführung einer Urodynamik
7.1 Das Verbrauchs Material
- Wenn vorhanden, 1 Katheterset
- Messkatheter
- Rektalkatheter
- Druckelemente mit oder ohne Spritzen (3 Druckelemente wenn ein Urthradruckprofil durchgeführt wird sonst nur 2 Druckelemente)
- Optional: Kanüle zum Aufziehen der Spritzen und 3x20ml Nacl 0,9% für die Druckelemente
- Optional: 1x10ml Spritze und 1x10ml NaCl0,9% zum Blocken des Rektalkatheters
- EMG Klebeelektroden
- Endosgel® 20ml
- 3-4 unsterile Kompressen
- 1 Paar sterile Handschuhe (Latex o. PVC)
- Unsterile Handschuhe (Latex o. PVC)
- 1000 ml NaCl 0,9% in der Plastikflasche
- Infusionssystem für die Urodynamik (Herstellerabhängig)
- 1x Einmalkatheter zur Restharnbestimmung (Nelaton/Thieman)
- Optional: Spritze zum Restharnbestimmen bei Kindern
- 3-4 Klebestreifen vorbereiten zum Befestigen des Katheters und der EMG-Elektroden
- Schleimhaut Desinfektionsmittel, z. B. Octenisept®
- 6 sterile Tupfer zur Desinfektion des Genitals
- Handtuch o. ä. zur Wahrung der Intimsphäre
7.2 Die Vorbereitung
- 1000ml NaCl 0,9% aus dem Wärmeschrank
- Aufziehen der Spritzen: Druckelemente, Rektalblock (Die Spritzen können auch aus der 1000ml Flasche NaCl 0.9% steril aufgezogen werden)
- Blasenfreies Entlüften und Anbringen der Druckelemente am Urodynamikgerät
- Konektieren der EMG- Elektroden am Urodynamikgerät
- Anstechen der 1000ml NaCl 0.9% und Einklemmen an der Rollerpumpe ACHTUNG: Richtige Richtung beachten! (Unterschied: Die Flüssigkeitsmenge wird entweder nach dem Rotationsprinzip gemessen, dies ist relativ ungenau, oder die Flüssigkeit wird gewogen, was sehr genau ist)
- Vorbereiten des Tisches für das sterile Katheterisieren
7.3 Die Untersuchung
- Vor der Untersuchung wird eine Urinkontrolle auf einen Blaseninfekt und unter Umständen ein Schwangerschaftstest durchgeführt. Bei einem Blaseninfekt muss eine Urinkultur angelegt, die Infektion resistenzgerecht behandelt werden, danach neue Terminierung
- Patient über die Durchführung der einzelnen Schritte wiederholt informieren bevor er sich auszieht, sowie das Zeigen der Räumlichkeiten
- Ein Auffanggefäß für Urin unter den Patienten stellen
- Tisch in Reichweite stellen
- Sterile Handschuhe anziehen
- Desinfektion des Genitals
- Endosgel® in die Harnröhre geben
- Legen des Einmalkatheters zur Restharnbestimmung und Entleerung.
- Legen des Messkatheters und festkleben. Bei Frauen unmittelbar neben der großen Schamlippe, bei Männern mit einem dünnen Klebestreifen auf die Vorhaut oder auch direkt auf die Eichel. (Vorher mit einer Kompresse die Klebestelle trocknen!)
- Prüfen des Ano- rektal- Reflexes und Einlegen des Rektalkatheters, diesen blocken oder mit Klebestreifen fixieren.
- Handschuhwechsel auf unsterile Handschuhe.
- Anbringen der EMG- Elektroden. Trocknen des Dammes mit einer Kompresse, zum besseren Halt der EMG- Elektroden. Auf die Polung achten! Symbol = Oberschenkelinnenseite, I oder A und II oder B = Rechts und links neben das Rektum im Dammbereich gegeneinander versetzt evtl. auch noch zusätzlich festkleben
- Anschließen der Druckelemente an den Messkatheter. In der Regel unterscheiden sich die verschiedenen Geräte hier nicht wesentlich voneinander. Linkes Druckelement (Pves) an das erste Lumen des Messkatheters, mittleres Druckelement (Pabd) an den Rektalkatheter, das rechte Druckelement (Pura) an zweite Lumen des Messkatheters anschließen. Die 1000ml NaCl 0.9% (Füllung) kommt an das dritte Lumen des Messkatheters
- Wenn nicht schon geschehen wird der Patient jetzt wieder in die sitzende Position gebracht. Hierbei sollten die Position des Uroflows und die Höhe der Druckelemente beachtet werden! Den Patienten in seiner sitzenden Haltung unterstützen
7.4 Die Durchführung
- Falls dies nicht im Vorfeld geschehen ist, werden die Patientendaten in die dafür vorgesehenen Felder des Urodynamikgerätes eingegeben
- Aufrufen und Starten der gewünschten Messung am Gerät
- Achtung: Darauf achten, dass die Druckelemente auf Höhe des oberen Beckenkamms ausgerichtet sind!
- Anspülen der Druckelemente, nach Anschluss an den Katheter, um jegliche Restluft zu entfernen, da diese dämpfend wirkt und zu falschen Werten führt
- Die Druckelemente am 3-Wegehahn zum Patienten hin schließen, öffnen zur Atmosphäre (Raumluft)
- Nullabgleich am Urodynamikgerät durchführen; jedes System ist hier ein wenig anders
- Die Druckelemente zur Atmosphäre hin schließen, zum Patienten hin öffnen
- Füllgeschwindigkeit am Urodynamikgerät auf die errechnete Geschwindigkeit einstellen (KG dividiert durch 4 ergibt die Füllungsrate in ml/min.)
- Start der Messung bzw. Aufzeichnung, auch hier unterscheiden sich die verschiedenen Systeme ein wenig
- Info an den Patienten: Er soll sagen wann das erste Füllungsgefühl eintritt, wenn es stärker wird, aber immer noch zu ignorieren ist. Wenn das Gefühl langsam permanent präsent ist, wenn der Patient anfangen würde eine Toilette zu suchen, bis hin zur maximalen Kapazität. Da die Patienten meist schon sehr lange mit ihrem Problem zu tun haben, ist diese Aussage oft nicht objektiv zu bewerten, und deshalb kann immer noch etwas weitergefüllt werden. Bis das Verhalten des Patienten den Ausschlag gibt aufzuhören. Achtung: Marker zur jeweiligen Information des Füllungszustandes nicht vergessen zu setzen!
- Den Patienten während der Messung ca. alle 100ml 2-3mal husten lassen, um evtl. Urinverlust zu dokumentieren und die Katheterlage zu kontrollieren. Auch Husten lassen, auch wenn die maximale Füllung erreicht ist, um festzustellen, ob der Patient unter Belastung Urin verliert oder eine unwillkürliche Detrusorkontraktion ausgelöst werden kann
- Achtung: Wenn der Uroflow nichts aufzeichnet der Patient aber sagt, er hätte unter dem Husten Urin verloren, sollte eine Sichtkontrolle erfolgen. Beim Erreichen der maximalen Blasenkapazität auf die richtige Markierung achten, damit die Compliance der Blase richtig errechnet werden kann. In der Regel stoppt die Füllung, aber die Messung läuft weiter!
- Der Patient soll nun die Blase, wenn möglich vollständig entleeren. Wichtig: Zeit lassen!
- Ist es eine reine Zystomanometrie (Sitzend/Liegend) kann nach dem Erreichen der maximalen Blasenkapazität die Messung beendet und die Blase mittels Einmalkatheterismus entleert und dokumentiert werden
- Nach der Spontan-Miktion und Restharnkontrolle ist die erste Messung beendet. Es sollten immer 2 Messungen durchgeführt werden
- Wenn unter Messbedingungen keine Spontanmiktion möglich ist, sollte nach dem Ausschlussverfahren zuerst der Messkatheter entfernt werden und ein reines Flow-EMG durchgeführt werden. Ist dies immer noch nicht möglich, wird ein reines Flow-EMG ohne jeglichen Katheter durchgeführt. Als letzte Möglichkeit wird die reine Uroflowmetrie, in der separaten Toilette angewand, was dann auch meistens zum Erfolg führt. Tritt während der gesamten Messung allerdings keine Detrusorkontraktion (Pdet) auf, kann es nötig sein die Messung mit einer kalten (aus dem Kühlschrank) NaCl 0,9% Lösung zu wiederholen, Eiswasser Test, nur bei neurogenen Läsionen. Achtung: Vorherige Absprache mit dem Arzt!
7.5 Ruhe- und Stressprofil
- Information an den Patienten, dass nun noch die Harnröhre untersucht wird, der Katheter muss hierfür zweimal langsam mit einer Spezialvorrichtung aus der Harnröhre herausgezogen werden, einmal in Ruhe, das zweite Mal unter der Simulation von Stress. Hierzu muss er auf Kommando, für einen kurzen Moment, stakkatoartig husten
- Das Gerät in Position bringen und ausrichten. Den Katheter von seiner Position lösen, das Pflaster entfernen, und in die Vorrichtung einklemmen. Information an den Patienten, dass die Vorrichtung nicht mit ihm in Berührung kommt
- Die leere Blase muss wieder mit 200ml NaCl 0,9% gefüllt werden
- Ein erneuter Nullabgleich muss durchgeführt werden (wie bereits oben beschrieben)
- muss der Katheter noch manuell positioniert werden, hier ist ein Kontroll- blick auf den Monitor wichtig, ob beide Werte, Pves und Pura, gleiche Werte anzeigen und Pdet sollte +-0 sein. Gelingt dies nicht auf Anhieb, einfach beide Druckelemente noch einmal konsequent durchspülen, in der Regel löst sich der Katheter und schwimmt dann frei in der Blase
- Stimmen alle Voraussetzungen -Starten der Messung
- Ruheprofil: Der Patient darf in dieser Zeit nicht reden!
- Steigt der Pdet an, ist dies der erste Wert und wird in der Regel automatisch markiert, fällt er in den Minusbereich ist die Messung beendet und wird vom Anwender gestoppt
- Stressprofil: Die Rückzugsautomatik wieder in Ausgangsstellung fahren lassen Achtung: Den Patienten vorher informieren das der Katheter noch einmal wieder eingelegt wird, meistens muss der Katheter von Hand wieder neu positioniert werden
- Wenn alle Parameter wieder richtig eingestellt sind kann die zweite Messung starten. Sobald der Pdet ansteigt, den Patienten zum Husten auffordern (langsam aber kräftig) bis der Pdet massiv in den Minusbereich kommt, dann ist die Messung beendet
- Den zuständigen Arzt die Messung auf Verwertbarkeit prüfen lassen
- Alle Katheter und Elektroden entfernen, und dem Patienten die Möglichkeit anbieten, sich waschen zu können
- Information an den Patienten, dass er viel trinken soll, um die „Harnwege gut zu spülen“
- Abschlussbesprechung mit dem Arzt
- Kurven zur Dokumentation ausdrucken oder an das interne EDV-System übergeben
7.6 Videourodynamik
Bei der Videourodynamik kommt ein Leerbild hinzu, des Weiteren ein Bild in der Füllphase, sowie die maximale Kapazität in der Darstellung von vorne und seitlich in 45 Grad. Auch die Entleerungsphase sowie der Restharn sollten dokumentiert werden. Diese werden bei der Dokumentation entweder im Urodynamikbericht oder separat als Ausdruck beigefügt. Diese Form der Urodynamik darf nur von Personal durchgeführt werden die, die Fachkunde und Kenntnisse im Strahlenschutz nach Röntgenverordnung besitzen! Kinder dürfen nur vom Arzt mit entsprechender Fachkunde radiologisch untersucht werden.
Auf www.urodynamik-online.de finden sie einen Urodynamik Videoworkshop. Beginnend mit der Geschichte der Urodynamik, Anatomie und Physiologie weiter zur Standardisierten Durchführung. Es folgt das Urethradruckprofil und mögliche Fehlerquellen.
Für Patienten gibt es ein Aufklärungsvideo über die Urodynamik.
Literaturverzeichnis
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften http://www.uni-duesseldorf.de/WWW/AWMF/ll/043-041.htm, Erstellungsdatum 2004, abgerufen am 3.10.08, Anhang 2
Angelo Mosso (*30. Mai 1846 in Turin;†24.November 1910), Wikipedia, http://de.wikipedia.org/wiki/Angelo_Mosso, 17. September 2008, abgerufen am 21.09.08, Anhang 3
Arbeitskreis Geschichte der Urologie,“Urologie in Deutschland“ Bilanz und Perspektiven (2007) Springer Verlag
Denny-Brown, and E. Robertson: Graeme, The state of the bladder and its sphincters in complete transverse lesions of the spinal cord and cauda equina.
Brain, Oxford, 1933, 56: 397-463, http://www.whonamedit.com/doctor.cfm/1131.html, abgerufen am 21.09.08, Anhang 4
Hans Palmtag, Urodynamik, Fort- und Weiterbildungskommission der Deutschen Urologen, Arbeitskreis urologische Funktionsdiagnostik und Urologie der Frau 2.Auflage Springerverlag 2007 et all
Über den „Papyrus Edwin Smith“, das Älteste Chirurgiebuch der Welt, ZeitschriftLangenbeck's Archives of Surgery VerlagSpringer Berlin / Heidelberg ISSN1435-2443 (Print) 1435-2451 (Online) HeftVolume 231, Numbers 10-12 / Juli 1931, SpringerLink DateFreitag, 28. Dezember 2007, http://www.springerlink.com/content/n60147m7157343v3/ abgerufen 3.10.08 (46 Seiten nicht im Anhang kann nachgefordert werden)